生活習慣病について
 生活習慣病は遺伝的な素因があり、食事や運動、喫煙、飲酒、ストレスなどの生活習慣が関与して発症、進行する病気の総称です。
生活習慣病は遺伝的な素因があり、食事や運動、喫煙、飲酒、ストレスなどの生活習慣が関与して発症、進行する病気の総称です。
症状に乏しいまま動脈硬化を進行させて心筋梗塞や脳卒中を引き起こす可能性がありますので、適切な治療をできるだけ早期にはじめ、患者様に合った生活習慣の改善を続ける事が重要です。
当院では下記の内容を伺った上で、できる限りストレスなく効果の高い生活習慣の改善を続けられるようなご提案を行い、親身にサポートしています。
- 食事:1日の食事回数・内容と時間
- 運動:1日の運動時間・内容
- 睡眠:就寝時・睡眠時間・睡眠の質
- ストレス:内容・対処法
- 嗜好品:喫煙・飲酒の回数や量
糖尿病
糖尿病とは
血液中に含まれているブドウ糖は全身の細胞のエネルギー源です。血糖値は血液中のブドウ糖濃度を表し、食事をすると上昇し、膵臓のβ細胞から分泌されるインスリンによってブドウ糖が細胞に取り込まれると血糖値は下がり、適正な値に保たれます。
糖尿病はインスリンの分泌低下や、働きが弱くなることで細胞が十分なブドウ糖を取り込めなくなり、慢性的な高血糖状態が続く病気です。高血糖状態が続くと全身の血管に大きな負担がかかり続けます。動脈硬化が進行して心筋梗塞や脳卒中などの深刻な疾患の発症リスクが高くなり、加えて毛細血管にもダメージが蓄積して深刻な合併症を起こす可能性があります。
糖尿病のタイプ
糖尿病は1型糖尿病と2型糖尿病に分けられ、糖尿病全体の約95%は2型糖尿病です。
1型糖尿病はインスリンを分泌する膵臓のβ細胞が感染症などによって破壊されることで発症します。
2型糖尿病は遺伝的素因があり、食事や運動などの生活習慣などが関与してインスリンの分泌低下や働きが不十分になることで発症すると考えられています。
糖尿病の合併症
高血糖は血管に負担をかけ続け、全身の動脈や静脈、毛細血管にも大きなダメージを与え、深刻な合併症を起こすリスクがあります。他の生活習慣病と同様に、深刻な心疾患や脳血管疾患につながる動脈硬化は、特に注意が必要です。
糖尿病は毛細血管にも大きなダメージを与えますので、特有の合併症がいくつもあります。中でも、失明する可能性のある糖尿病網膜症、進行すると人工透析が必要になる糖尿病腎症、足の切断などが必要になる場合もある糖尿病神経障害は糖尿病の3大合併症と呼ばれています。糖尿病網膜症に関しては、眼科での定期的な検診が不可欠です。糖尿病と診断されたら、内科治療と並行して、定期的に眼科を受診して状態を確認しましょう。
生活習慣の改善は、糖尿病だけでなく、多くの合併症予防にも役立ちます。良好な血糖値を維持するために、適切な治療に取り組めるよう、当院では患者様をしっかりサポートしています。
糖尿病の治療
1型糖尿病
インスリンの不足分を補うために、インスリン注射が不可欠です。患者様の状態に合わせて、超速効型インスリンと持効型インスリンを用います。こうした補充以外にも、自己血糖測定を行って、血糖値を正常に保ちます。
2型糖尿病
減量と適正体重キープ
肥満している場合は摂取カロリーを制限して徐々に適正体重を目指し、適正体重を維持します。栄養バランスのとれた適量の食事を規則正しくとるよう心がけてください。減量の効果は少しずつ現れますので、焦らずにじっくり取り組むことが重要です。無理なくできる範囲からはじめましょう。当院では患者様のライフスタイルや好みなどにきめ細かく合わせたアドバイスやご相談を行っていますので、どんな些細なことでも気軽にご質問ください。
運動療法
運動することで全身の血流が改善し、細胞が活発にブドウ糖を吸収することで血糖値が改善します。また、運動習慣により筋肉量が増えて代謝が改善し、インスリンが効果的に働くようになる効果も見込めます。1日30分程度の有酸素運動を週に3回以上行うようにしてください。
薬物療法
糖尿病の治療薬には様々な作用を持ったものがあります。患者様の状態によって同じ薬を使っても効果や副作用の出方は異なります。当院では、患者様の既往症や普段飲んでいる薬、ライフスタイルなどにきめ細かく合わせた処方を行い、再診時には丁寧にお話を伺って処方を微調整することで最適な治療につなげています。飲み込みにくい、服用タイミングがずれてしまうなど、薬に関して気になることがありましたらお伝えください。
脂質異常症
脂質異常症とは
血液中のコレステロールや中性脂肪が基準値を外れている状態が続く疾患です。血液中に含まれる脂質には、HDLコレステロール(善玉)・LDLコレステロール(悪玉)・トリグリセライド(中性脂肪)などがあり、悪玉のLDLコレステロールやトリグリセライドが過剰な状態は高脂血症です。善玉のHDLコレステロールは血液中の余分な資質を回収する役割を担っており、基準値を下回ると動脈硬化を進行させます。こうした状態を総じて脂質異常症と呼んでいます。
脂質異常症の原因
脂質異常症は、遺伝的素因があり、そこに過食や偏食、肥満、運動不足、喫煙や飲酒、ストレスなどの要因が関与して発症すると考えられています。内臓脂肪型肥満がある方は、悪玉のLDLコレステロールやトリグリセライド(中性脂肪)の過剰や善玉のHDLコレステロール低下を起こしやすい傾向があるとされており、その状態に糖尿病や高血圧が合併すると検査の数値がそれほど悪くなくても動脈硬化の悪化が早まってしまうことがわかっています。
なお、遺伝的な要因によって発症する家族性高コレステロール血症は、悪玉のLDLコレステロールが著しく高い数値になり、若いときから動脈硬化が進んで、血管が細くなったり詰まったりする病気です。特に心臓の血管(冠動脈)に影響が大きく、心筋梗塞や狭心症を引き起こします。一般人口の300人に1人程度おられる比較的高頻度の遺伝性疾患です。動脈硬化が悪化しやすいので、できるだけ早期の発見が必要です。健康診断で脂質異常を指摘されたら、できるだけ早くご相談ください。
脂質異常症の治療
減量と適正体重の維持、食事や運動といった生活習慣の改善が基本となります。どの脂質に異常があるかによって治療は少し異なります。生活習慣の改善を続けることで動脈硬化の進行を抑制できますので、できるだけストレスなく続けられる内容を心がけることが重要です。
また、脂質異常症は改善しても悪化しても自覚症状がありません。定期的に検査を受けて、状態に合った治療を行う必要があります。生活習慣の改善だけでは不十分な場合には薬物療法を併用して良好な状態に導き、それを維持します。
高尿酸血症(痛風)
高尿酸血症(痛風)とは
 血液中の尿酸が過剰な状態が続く疾患です。過剰な尿酸が針状の結晶になって関節にたまり、炎症を起こしている状態が痛風発作で、激しい痛みを起こします。尿酸値が高いと痛風発作を起こしやすくなりますが、数値が高くても痛風発作を起こさないケースもあります。ただし、尿酸値が高いと腎臓が徐々に機能低下を起こし腎機能障害になるリスクがあります。また、尿路結石、心疾患・脳血管疾患発症のリスクも高くなります。健康診断で尿酸値が基準値よりも高い場合には、当院までご相談ください。
血液中の尿酸が過剰な状態が続く疾患です。過剰な尿酸が針状の結晶になって関節にたまり、炎症を起こしている状態が痛風発作で、激しい痛みを起こします。尿酸値が高いと痛風発作を起こしやすくなりますが、数値が高くても痛風発作を起こさないケースもあります。ただし、尿酸値が高いと腎臓が徐々に機能低下を起こし腎機能障害になるリスクがあります。また、尿路結石、心疾患・脳血管疾患発症のリスクも高くなります。健康診断で尿酸値が基準値よりも高い場合には、当院までご相談ください。
高尿酸血症の原因
遺伝的な素因があり、過剰な尿酸が作られてしまう代謝異常、尿酸の排出量が十分でなくなる腎機能低下、尿酸のもととなるプリン体の過剰摂取、飲酒、水分摂取量不足などが関与して発症すると考えられています。
痛風発作について
関節が赤く腫れ、激しい痛みを起こし、こうした症状が数日から2週間程度続いて治まります。鋭い針状の尿酸結晶が関節にたまることで炎症を起こし、主に足の親指に症状が現れて、痛みの強い間は歩くこともままなりません。
痛風発作が起きている間は血液検査をしても正しい尿酸値が計測できませんので、痛みを緩和して炎症を抑える治療を行い、状態が落ち着いてから検査をして高尿酸血症の治療を行います。尿酸値が下がっても、結晶化した尿酸が完全に溶けるまでは尿酸値のコントロールを続ける必要があります。なお、激しい運動は痛風発作を誘発することがありますので注意が必要です。
高尿酸血症の治療
血清尿酸値が7.0mg/dL以上の場合は治療が必要です。プリン体を多く含む食品や尿酸値を上昇させる飲酒を控え、十分な水分補給などの生活習慣の改善で効果を得られない場合には、薬物療法を併用します。痛風発作を起こしたなど、尿酸値が高い場合には最初から薬物療法が必要となるケースもあります。尿酸値の急激な変化は痛風発作を起こしやすくなりますので、徐々に下がるよう慎重にコントロールします。
動脈硬化
血管の柔軟性が損なわれて硬くなります。高血圧・高血糖・脂質異常などの影響を受けやすくなり、狭窄や閉塞のリスクが高くなる疾患です。動脈の硬化は10歳前後から徐々に進行して30歳頃には動脈硬化として現れはじめ、その後も自覚症状なく時間をかけてゆっくり進行し、心筋梗塞や脳卒中などの深刻な病気を突然発症するリスクがあります。高血圧・脂質異常症・糖尿病・内臓脂肪型肥満があると動脈硬化の進行が速まります。
動脈硬化を発症するメカニズム
最も一般的な粥状動脈硬化は、高血圧や高血糖などによって血管の内皮細胞が障害されて生じます。障害された部分に白血球が入ってマクロファージとなり、過剰なLDLコレステロールが酸化した毒性物質をマクロファージが処理することで脂質がたまって血管内膜が分厚くなり、マクロファージが壊れて粥状のプラークとなります。プラークによる血管の狭窄、プラークが破綻した血栓による閉塞によって心筋梗塞や脳梗塞などを生じると考えられています。
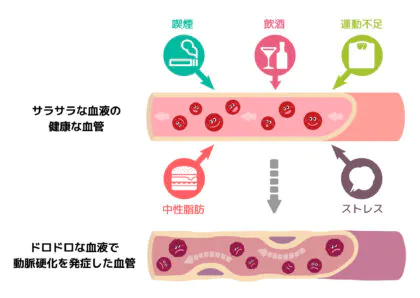
動脈硬化と高血圧
動脈は収縮と拡張によって血液を先に送っていますが、動脈が硬化すると血管壁が伸び縮みする力が弱くなり、高血圧の発症や悪化を招き、高血圧による過剰な圧力が続くことで動脈硬化が悪化するという負のスパイラルが生じます。高血圧と動脈硬化が進むと、狭窄や閉塞、そしてもろくなった血管が破裂することがあります。高血圧は心筋梗塞、脳梗塞・脳出血などの原因になり、大動脈瘤や脳動脈瘤の破裂リスクも高めます。
主な原因と予防、進行防止
血管に大きな負担をかけ続ける高血圧・脂質異常症・糖尿病がリスク要因です。こうした疾患の治療を続け、良好な状態を維持することが動脈硬化の進行予防には不可欠です。特に、自覚症状のない脂質異常症の中でもLDLコレステロール過剰は大きなリスク要因となりますので、注意が必要です。また、喫煙も虚血性心疾患の発症リスクを増加させることがわかっています。














